大分岡病院
TEL.097-522-3131(代)
TEL.097-503-5033(診療予約)
TEL.097-503-5033(診療予約)


代表
tel.097-522-3131(代)
地域・患者総合支援センター(診療予約)
tel.097-503-5033

平成18年2月1日にオープンした大分岡病院心血管センターでは、心臓、血管の病気に対して、循環器内科、心臓血管外科といった内科、外科の診療科がへだたりなく、看護師、その他のメディカルスタッフが一体となり積極的に治療に取り組むことにより、質の高いチーム医療を提供しています。
チームの英知と技術を集め、それぞれの患者さんにあった最も負担が軽く、最善、最良の治療を24時間、365日行い、また、緊急のカテーテル治療や手術も積極的に行なっています。
数々の最新機器を導入し、高度医療ができる体制で、常に患者さんを中心として、標準的な医療を安全にかつ確実に提供し、安心して治療を受けていただけるように努力しています。

循環器内科部長
| 冠動脈疾患 | 薬物療法 | 冠動脈インターベンション(PCI) |
バルーン(POBA) ステント アテレクトミー DCA ロータブレーター |
| 末梢動脈疾患 | 末梢動脈インターベンション(PPI) | バルーン(PTA) ステント |
|
| 不整脈 | 心臓ペースメーカー 植込型除細動(ICD) |
心臓ペースメーカ 植込型除細動(ICD) 心臓再同期療法(CRT) CRT-D |
|
| 心不全 | 心臓再同期療法 (CRT) |
| 手術 | 件数 | |
|---|---|---|
| 心臓カテーテル | 心臓カテーテル検査(CAG) | 259 |
| 経皮的冠動脈形成術(PCI) | 114 | |
| ロータブレーター | 2 | |
| アブレーション(不整脈治療) | 31 | |
| 末梢動脈カテーテル | 末梢動脈造影 | 15 |
| 末梢動脈インターベンション(EVT) | 93 | |
| バスキュラーアクセス カテーテル |
シャント血管インターベンション(VAIVT) | 44 |
| 静脈カテーテル | IVCフィルター留置 | 1 |
| IVCフィルター抜去 | 1 | |
| 心臓ペースメーカー手術 | 28 | |
| リードレスペースメーカー留置術 | 4 | |
| ICD(植込み型除細動器) | 3 | |
| ILR(植込型ループレコーダー) | 4 | |

心血管センター長/心臓血管外科部長
従来の心臓手術は、胸の真ん中にある胸骨という骨を縦に切って胸を開き(胸骨正中切開)手術を行っていましたが、低侵襲心臓手術(MICS)では、胸骨を切らずに肋骨の隙間から7-8cm程切開し(必要に応じて肋骨を一部切断する事もある)、小さな穴から直接心臓を見て、長尺の器具を用いて手術を行います。胸骨を切らずに手術を行うため、従来よりも身体への負担が少ない(低侵襲)事が特徴です。当院では、低侵襲心臓手術(MICS)の中でも、さらに低侵襲で行える完全内視鏡下心臓手術も行っています。
従来の心臓手術
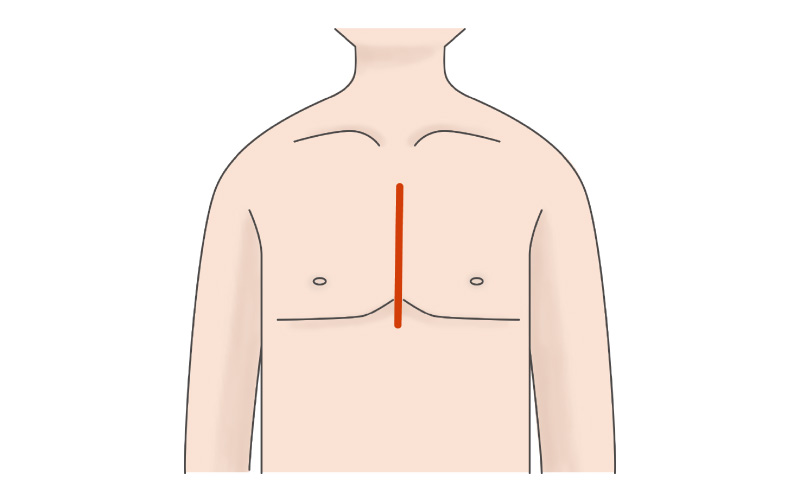
従来の心臓手術は、胸の真ん中にある胸骨という骨を縦に切って胸を開き(胸骨正中切開)、直接心臓を見て手術を行います。その為、患者さんの身体への負担はどうしても大きくなってしまいます。
低侵襲心臓手術(MICS)
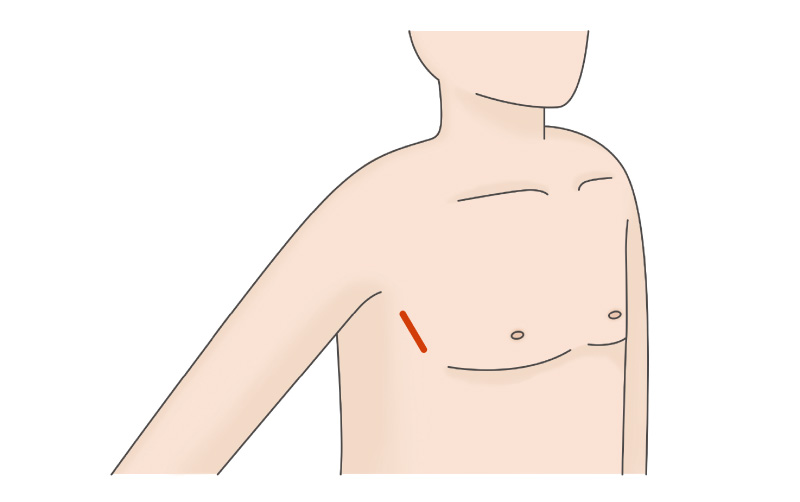
低侵襲心臓手術(MICS)では、胸骨を切らずに肋骨の隙間から7-8cm程切開し(必要に応じて肋骨を一部切断する事もあります)、小さな穴から直接心臓を見て、長尺の器具を用いて手術を行います。
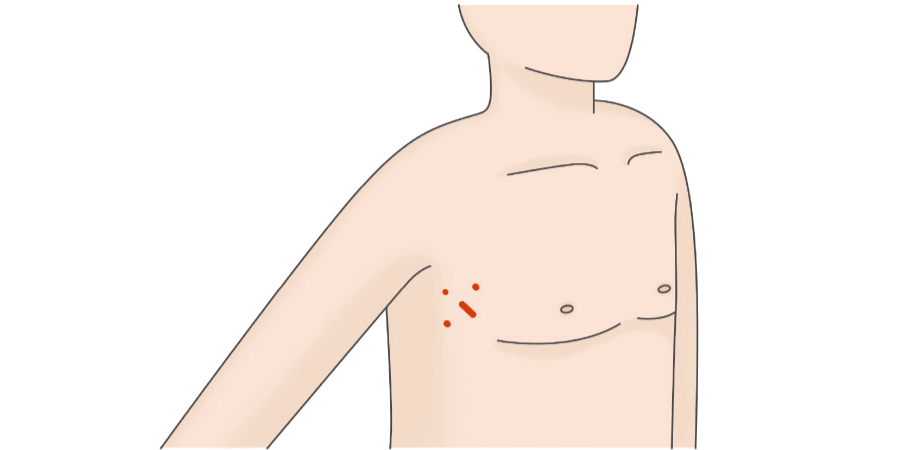
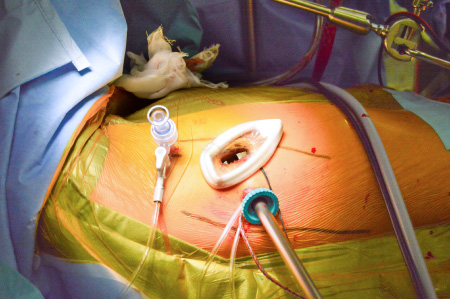
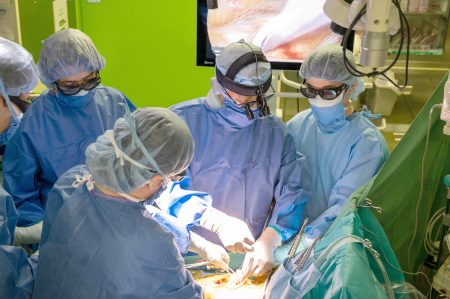
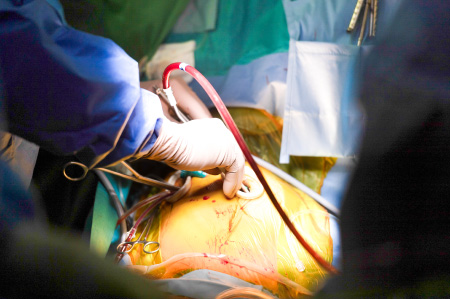
完全内視鏡下心臓手術のメリットは、患者さんの身体にかかる負担が少ないという点です。
小さい傷(3-4cm程)での手術になるので、従来よりも入院期間が短く、早い職場復帰が可能です。
完全内視鏡下心臓手術は全てカメラを見ながら行うため、高度な技術が必要です。
そのため、全国でも完全内視鏡下心臓手術を行える施設は限られていますが、大分岡病院では心臓手術を2000例以上、低侵襲な完全内視鏡下心臓手術を300例以上行った経験豊富な医師や専門チームが手術にあたります。
患者さんが安心して手術を行える環境を提供しています。
完全内視鏡下心臓手術が行える疾患は、心臓弁膜症(僧帽弁疾患、大動脈弁疾患、三尖弁疾患)、心房中隔欠損症、心臓腫瘍、不整脈などが適用。
心臓弁膜症とは、心臓の弁が何らかの原因によって機能が低下する病気のことです。
心臓にある血液の逆流を防ぐ「弁(べん)」に何かしらの障がいが発生すると血液の流れが悪くなります。
従来の正中切開で行う場合、心臓を直接見て手術を行うため、視野の確保が難しいなどの点がありましたが、カメラを使用する完全内視鏡下心臓手術では、より良好な視野で手術を行うことが出来ます。特に僧帽弁形成術(弁の修復)では完全内視鏡下心臓手術が有利です。
大動脈弁狭窄症とは、心臓の弁のひとつが加齢などにより石灰化して硬くなり、弁が正しく開かなくなることで心臓から全身に血液が送り出しにくくなってしまう病気のことです。
高齢者(80歳以上)の患者さんに対しては、カテーテル治療を行うことが多いですが、80歳以下の方に対しては完全内視鏡下心臓手術(弁置換術)を行っています。
大動脈弁閉鎖不全症とは、心臓と全身につながる血管を仕切っている大動脈弁が、何らかの原因で完全に閉じることができず、心臓の中で血液が逆流する病気のことです。
人工弁に置き換える手術を行う際は、完全内視鏡下にて弁を切り取り、人工弁へ置き換えます。
心房中隔欠損症とは、心臓の左心房と右心房の間の壁(中隔)に穴(欠損孔)があいている病気のことです。心房欠損症の手術では、心房の仕切りにある欠損孔を縫合して閉鎖します。
カテーテル治療も可能ですが、大分岡病院では完全内視鏡下での手術も行っています。
心房中隔欠損症は、三尖弁の逆流(三尖弁閉鎖不全症)を合併することも多いですが、当院では完全内視鏡下での欠損孔の閉鎖と三尖弁の逆流の閉鎖を同時に行えます。
心臓腫瘍は、心臓に発生する腫瘍のことです。その種類には「原発性(良性、悪性)」と「転移性(悪性)」の2つがあります。大分岡病院では完全内視鏡下心臓手術にて摘出をします。
不整脈とは、脈の打ち方が乱れることを意味します。不整脈が起こる主な原因は、狭心症、心筋梗塞、心筋症などの疾患、甲状腺ホルモン・自律神経の異常などがあります。
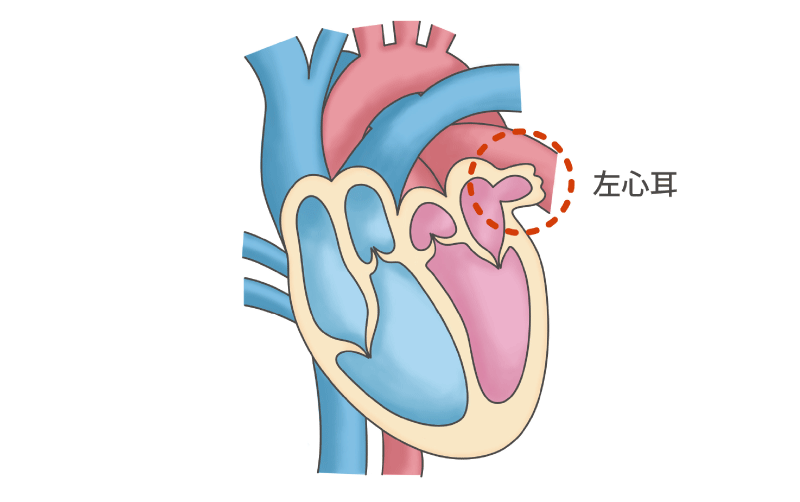
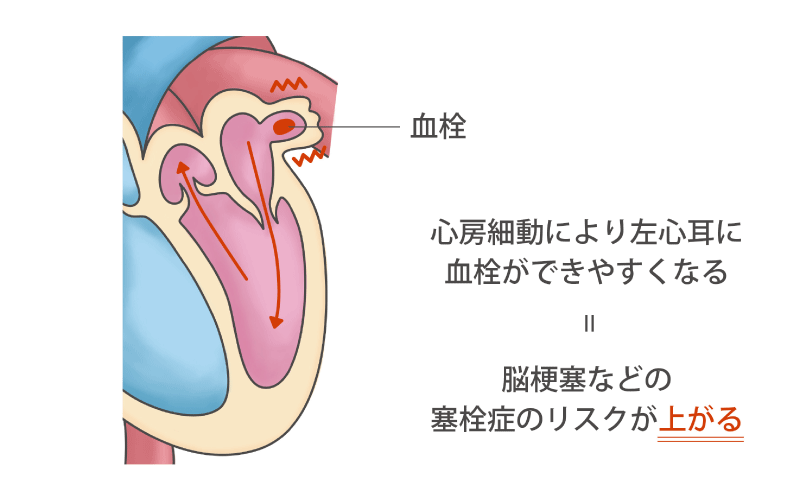
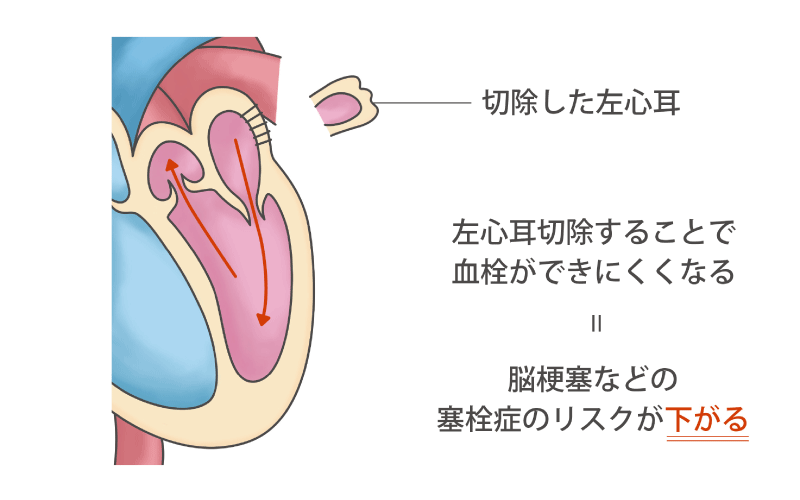
心房が痙攣したように細かく震え、血液を全身にうまく送れなくなる心房細動には、内科的アブレーション治療(カテーテル)や外科的手術(MAZE手術・左心耳切除術)を行います。
不整脈を起こす原因となる心臓の部位を数分間、高周波焼灼、または冷凍凝固(クライオアブレーション)することで、悪い電気の流れを止めて不整脈を治療します。それと同時に不整脈による脳梗塞の予防として、血栓のできやすい左心耳を切除する手術も行っています。
当院では、左心耳切除や外科的アブレーション治療に対して完全内視鏡下で行う「ウルフ-オオツカ法」という方法を行っています。
ウルフ・オオツカ法は、心房細動に対し不整脈の治療・血栓症リスクの防止のため、低侵襲で行う手術です。
ウルフ・オオツカ法は、従来の心臓手術とは違い、心臓を止めずに行うことが出来るので、手術後おおよそ1~2週間での退院となります。
完全内視鏡下で行うので、小さい傷(3-4cm)での手術です。
大分岡病院では、心臓血管外科医、心臓血管外科コーディネーター、人工心肺技師(パーフュージョニスト)、循環器内科医、不整脈専門医、エコー専門医、麻酔科医、看護師の経験豊富な専門チームが手術にあたります。
| 手術 | 件数 | |
|---|---|---|
| 心臓胸部大血管手術 | 冠動脈バイパス手術 | 47 |
| 心筋梗塞合併症の手術 | 3 | |
| 弁膜症手術 | 31 | |
| 胸部大動脈 | 33 | |
| 先天性、腫瘍、その他 | 4 | |
| 小計 | 118 | |
| 末梢血管手術など | 腹部大動脈(開腹手術) | 21 |
| 腹部大動脈(大動脈ステント) | 11 | |
| 末梢動脈 | 49 | |
| 下肢静脈瘤 | 8 | |
| シャント関連 | 52 | |
| その他 | 23 | |
| 小計 | 164 | |
| 合計 | 282 | |
| 単独冠動脈バイパス | 47 例 | ()は手術死亡数 | |
| 内、心拍動下冠動脈バイパス | 43 例 | ||
| 緊急手術 | 7 例 | (0)〔準緊急含む〕 | |
| 待機手術 | 40 例 | (0) | |
| 〔内、再手術〕 | 1 例 | (0) | |
| バイパス総数 | 144 例 | ||
| 開存数 | 136 例 | ||
| 平均バイパス数 | 3.06 本 | ||
| 開存率 | 94.4 % | ||
| ≪合併症≫ | |||
| 再手術 | 1 例 | ||
| 脳梗塞、CHDF、心室細動 | 1 例 | ||
| 透析 | 1 例 | ||
| 手術死亡 | 0 例 | (緊急手術:0例、再手術:0例) | |
| 在院死 | 0 例 | (在院死は手術死亡を含む) | |
| 心筋梗塞合併症手術 | 3 例 | ||
| 左室形成(Dor)+CABG | 1 例 | ||
| VSP閉鎖+左室形成(SAVE) | 1 例 | ||
| MVP | 1 例 | ||
| ≪合併症≫ | |||
| 透析(一時的) | 1 例 | ||
| 手術死亡 | 0 例 | (緊急手術:0例、再手術:0例) | |
| 在院死 | 0 例 | (在院死は手術死亡を含む) | |
| 弁疾患 | 31例 | |
| (弁疾患のみ 29例、弁 + CABG 2例) | ||
| ≪内、術式≫ | ||
| [完全内視鏡下AVR: 5例] | endo-AVR | 3例 |
| endo-AVR+僧帽弁下組織切除 | 1例 | |
| endo-AVR+CryoMaze | 1例 | |
| 〔完全内視鏡下MVP:16例〕 | endo-MVP | 9例 |
| endo-MVP+TAP | 2例 | |
| endo-MVP+TAP+両心房縫縮 | 1例 | |
| endo-MVP+CryoMaze | 2例 | |
| endo-MVP+CryoMaze+左房縫縮 | 1例 | |
| endo-MVP+PFO閉鎖 | 1例 | |
| 〔完全内視鏡下DVR:1例〕 | endo-DVR+TAP+左房内血栓除去 | 1例 |
| 〔正中開胸手術:9例〕 | AVR | 3例 |
| re-AVR | 1例 | |
| AVR+CABG | 2例 | |
| MVP+TAP | 1例 | |
| AVR 正中開胸conversion(癒着) | 2例 | |
| ≪合併症≫ | ||
| 再開胸 | 1例 | |
| 肺炎 | 1例 | |
| 縦隔炎 | 1例 | |
| 手術死亡 | 1例 | (緊急手術:0例、再手術:0例) |
| 在院死 | 1例 | (在院死は手術死亡を含む) |
| 胸部大動脈疾患 | 33例 | |
| ≪分類≫ | ||
| 急性大動脈解離 | 23例 | |
| 慢性大動脈解離 | 2例 | 〔内、破裂:0例〕 |
| 非解離 | 8例 | |
| ≪術式≫ | ||
| 上行置換 | 14例 | |
| 上行置換+AVR | 1例 | |
| 上行置換+CABG | 2例 | |
| 弓部置換 | 15例 | |
| 下行置換 | 1例 | |
| ≪合併症≫ | ||
| CHDF | 1例 | |
| 透析、縦隔炎 | 1例 | |
| 腎不全、肝不全 | 1例 | |
| ペースメーカ植込み | 1例 | |
| 胆嚢炎手術 | 1例 | |
| 脳梗塞、胃瘻造設、肺炎 | 1例 | |
| 胆嚢炎手術、脳梗塞 | 1例 | |
| 肺炎 | 1例 | |
| 心室細動 | 1例 | |
| 手術死亡 | 2例 | (緊急手術:2例) |
| 在院死 | 2例 | (在院死は手術死亡を含む) |
内視鏡検査とは、一般的に胃内視鏡・大腸内視鏡検査のイメージですが、当院で行っている完全内視鏡下心臓手術とは、手術室で全身麻酔のもと、患者さんは左向きに休んだ状態で、右の肋骨の間に3~4㎝の小切開を行い、カメラや器具を挿入し、医師は3D内視鏡カメラを見ながら心臓手術を行います。皮膚には手術の器具等を入れるために3つほどの穴が開きます。
通常の胸骨縦切開による開胸手術よりも高度の手技が必要ですが、小さな傷で、痛みが少なく、手術後の運動制限もほとんど無いので、早く回復し、早期の社会復帰が可能です。
通常の心臓手術と同様に医療保険が適応されます。
以前は、他の心臓・大血管の手術に伴う場合に限り保険適応となっていましたが、2022年4月より単独手術として医療保険の適応になりました。
患者さんの所得により異なりますが、事前に限度額認定証を作成すれば、患者さんの自己負担額は、1ヵ月あたり約3万円~35万円(食事代を含む)です。
手術後は、ICU(集中治療室)で2日ほど様子を見ます。
手術翌日より、ベッドサイドに座り、足踏みを行い、立ってみます。経過が良ければ、歩行訓練も行います。手術後3日目くらいより一般病棟へ移動し、リハビリ室で訓練を行います。排泄(はいせつ)は、手術後1~2日目よりトイレあるいはポータブルトイレを使用します。
患者さんの年齢や手術内容にもよりますが、手術後に心臓リハビリを行い、おおよそ7日~14日くらいで退院できます。
患者さんの年齢、体力、仕事内容により異なりますが、おおよそ1ヵ月でお仕事に復帰できます。

